El edema corneal es una afección en la que se produce una acumulación de líquido en la córnea. Esto puede deberse a diversos factores como lesiones oculares, glaucoma, patologías corneales, cirugía ocular, entre otros.
Los síntomas más comunes incluyen visión borrosa, halos de colores, lagrimeo constante y enrojecimiento. El tratamiento depende de la causa del edema y la gravedad de los síntomas y puede incluir gotas oftálmicas, pomadas, cirugía, entre otros.
Es importante buscar atención médica lo antes posible ante los primeros síntomas para evitar complicaciones graves y preservar la salud ocular.
Índice
Qué es un edema corneal
La córnea es una capa transparente que cubre la superficie frontal del ojo. Es una estructura importante para la visión y es responsable de la refracción de la luz que entra al ojo. El edema corneal es una condición en la cual la córnea se hincha debido a la acumulación de líquido en su interior.
Anatomía de la córnea
La córnea está compuesta por cinco capas distintas, cada una con una función específica. Estas capas son:
+ Epitelio corneal: la capa más externa que protege la córnea de lesiones y ayuda a mantener la visión nítida al proporcionar una superficie lisa y uniforme.
+ Membrana de Bowman: una capa de tejido conectivo que ayuda a mantener la forma de la córnea y a proporcionar resistencia a las lesiones.
+ Estroma corneal: la capa más gruesa y la responsable de la mayor parte del grosor total de la córnea. Está compuesta mayormente por fibras de colágeno organizadas en un patrón regular que ayuda a mantener la transparencia de la córnea.
+ Endotelio corneal: una capa de células que se encuentra en la parte interna de la córnea y que se encarga de regular el contenido de líquido de la córnea y mantenerla desinflada.
+ Membrana de Descemet: una capa delgada pero resistente que se encuentra entre el endotelio y el estroma y que ayuda a mantener la forma de la córnea.
Definición de edema corneal
El edema corneal es una condición en la que la córnea se hincha debido a la presencia de líquido en su interior. Esto puede ocurrir como resultado de una variedad de factores, incluyendo lesiones oculares, patologías corneales, cirugía ocular o el uso de lentes de contacto.
Tipos de edema corneal
Existen varios tipos de edema corneal, cada uno con sus propias causas y características. Entre los tipos más comunes se encuentran:
Edema corneal estromal
Este tipo de edema se produce cuando el estroma corneal se hincha debido a la acumulación de líquido, lo que a su vez puede interferir con la refracción de la luz y producir visión borrosa.
Edema corneal endotelial
El edema corneal endotelial se produce cuando el endotelio corneal no funciona correctamente y no es capaz de regular adecuadamente el contenido de líquido de la córnea. Esto puede producir una acumulación de líquido en la córnea que provoca su hinchazón y una disminución de la visión.
Edema corneal epitelial
Este tipo de edema se produce cuando el epitelio corneal se daña, lo que puede provocar su hinchazón. A menudo se asocia con la presión intraocular elevada y puede provocar visión borrosa y otros síntomas.
Edema corneal intersticial
El edema corneal intersticial es una forma rara de edema que se produce cuando el fluido se acumula en el espacio entre las capas de la córnea. A menudo es causado por una enfermedad autoinmunitaria subyacente y puede producir visión borrosa y otros síntomas similares a otros tipos de edema corneal.
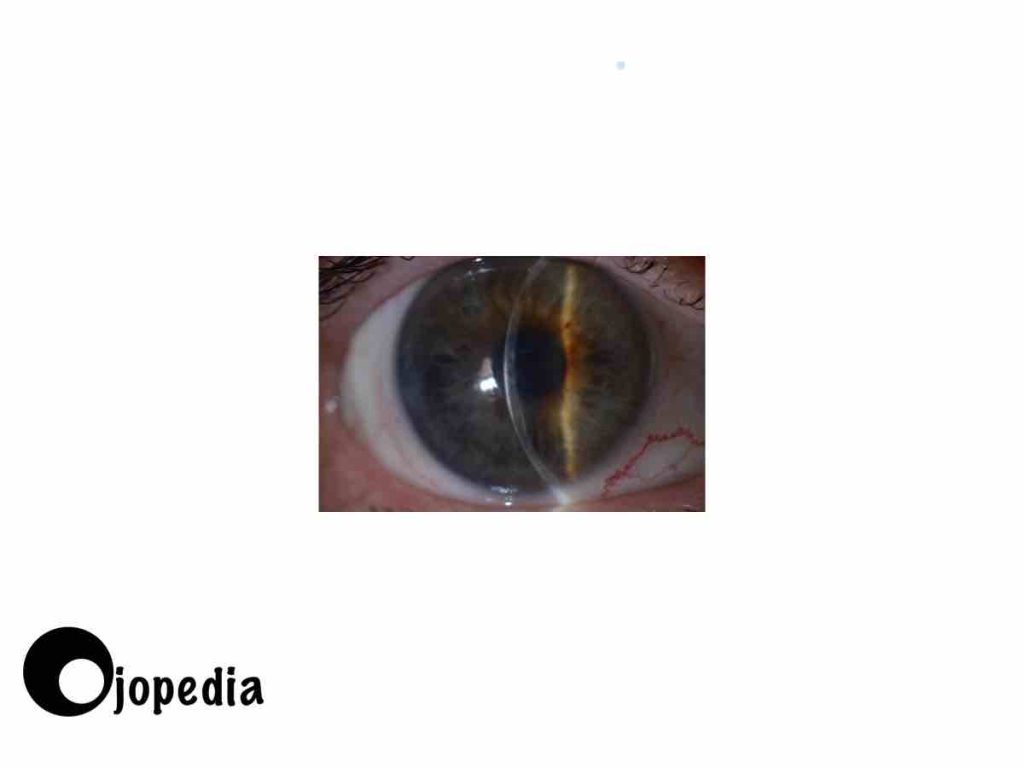
Síntomas del edema corneal
Visión borrosa
Uno de los principales síntomas de edema corneal es la visión borrosa. Esta puede afectar a la calidad de la imagen que se percibe y hacer que la imagen parezca distorsionada. La visión borrosa puede ser más evidente en ciertas condiciones de iluminación, como cuando hay una luz brillante o cuando se está en un lugar oscuro. Además, puede ser más evidente al mirar objetos de lejos o de cerca.
Halos de colores
Otro síntoma común del edema corneal son los halos de colores. Estos halos pueden aparecer alrededor de los objetos y se pueden manifestar en diferentes colores, como rojo, verde o azul. Los halos de colores pueden interferir con la visión, lo que puede dificultar la realización de tareas cotidianas, como conducir o leer.
Lagrimeo constante y enrojecimiento
El edema corneal también puede causar lagrimeo constante y enrojecimiento. Esto se debe a la inflamación de la córnea, lo que puede hacer que el ojo produzca más lágrimas de lo normal. El exceso de lágrimas puede causar enrojecimiento y molestias en los ojos.
Pérdida de la agudeza visual
El edema corneal también puede causar una pérdida de la agudeza visual. Esto se debe a la opacidad de la córnea, lo que puede dificultar la percepción de las imágenes. La pérdida de agudeza visual puede variar desde leve a grave, lo que puede afectar la capacidad de realizar tareas cotidianas.
Otros síntomas
Además de los síntomas mencionados, el edema corneal puede causar otros síntomas, como sensación de ardor o dolor en los ojos, sensación de cuerpo extraño en el ojo y sensibilidad a la luz. También puede causar cambios en la forma de la córnea, lo que puede afectar la capacidad de enfoque del ojo.
Causas del edema corneal
Glaucoma
El glaucoma es una enfermedad ocular que se caracteriza por dañar el nervio óptico. Esta patología ocular puede desencadenar edema corneal debido a la subida de presión intraocular que provoca. El líquido del ojo no se drena correctamente y se acumula en la córnea, produciendo el edema. Actualmente está en estudio el uso de medicamentos para la regeneración del nervio óptico.
Lesiones oculares
El edema corneal también puede ser consecuencia de una lesión ocular. Cuando la córnea sufre una herida o abrasión, puede acumular líquido y producir hinchazón. También pueden ser causa de edema traumatismos oculares y la exposición prolongada al agua salada o sustancias irritantes.
Patologías corneales
Entre las patologías corneales que pueden producir edema se encuentran las distrofias corneales, donde el tejido corneal se debilita o se deforma. La queratopatía bullosa, donde se forman ampollas en la capa superior de la córnea, también puede producir edema.
Distrofias corneales
Las distrofias corneales son enfermedades oculares hereditarias que afectan al tejido corneal, produciendo la degeneración del mismo. Cada tipo de distrofia tiene un efecto distinto, pero todas pueden desencadenar un edema corneal.
Queratopatía bullosa
La queratopatía bullosa es una patología corneal que se caracteriza por la formación de ampollas en la capa superior de la córnea. Como consecuencia de estas ampollas, se produce una acumulación de líquido en la córnea.
Cirugía ocular
Algunas intervenciones quirúrgicas oculares pueden provocar edema corneal temporal o incluso permanente. La operación de catarata y el trasplante de córnea están entre las cirugías oculares que pueden provocar edema corneal. En el caso de la operación de catarata, además, puede aparecer un edema corneal tardío que se manifiesta semanas o incluso meses después.
Operación de catarata
La operación de catarata consiste en eliminar el cristalino y colocar una lente artificial. Es una de las intervenciones quirúrgicas oculares más comunes y, aunque es muy segura, puede producir edema corneal.
Trasplante de córnea
El trasplante de córnea es una operación en la que se sustituye la córnea del paciente por una córnea sana de un donante. Aunque la tasa de complicaciones es baja, el edema corneal puede ser consecuencia de la intervención.
Lentes de contacto
El uso prolongado o inadecuado de lentes de contacto también puede desencadenar edema corneal. Cuando las lentes no se ajustan correctamente o se utilizan durante demasiado tiempo, pueden impedir la correcta oxigenación de la córnea, lo que puede provocar inflamación.
Otras causas
El edema corneal también puede ser consecuencia de otras enfermedades o patologías oculares, como la uveítis, la iritis o la queratitis. Asimismo, algunos medicamentos oculares pueden provocar una inflamación corneal que desencadena el edema.
Diagnóstico del edema corneal
Examen oftalmológico
El diagnóstico del edema corneal comienza con un examen oftalmológico completo. El oftalmólogo evaluará la salud general del ojo, incluyendo la córnea, la presencia de halos, la visión borrosa, el lagrimeo constante y el enrojecimiento. Además, realizará una serie de pruebas específicas para determinar la presencia de edema corneal.
Pruebas específicas
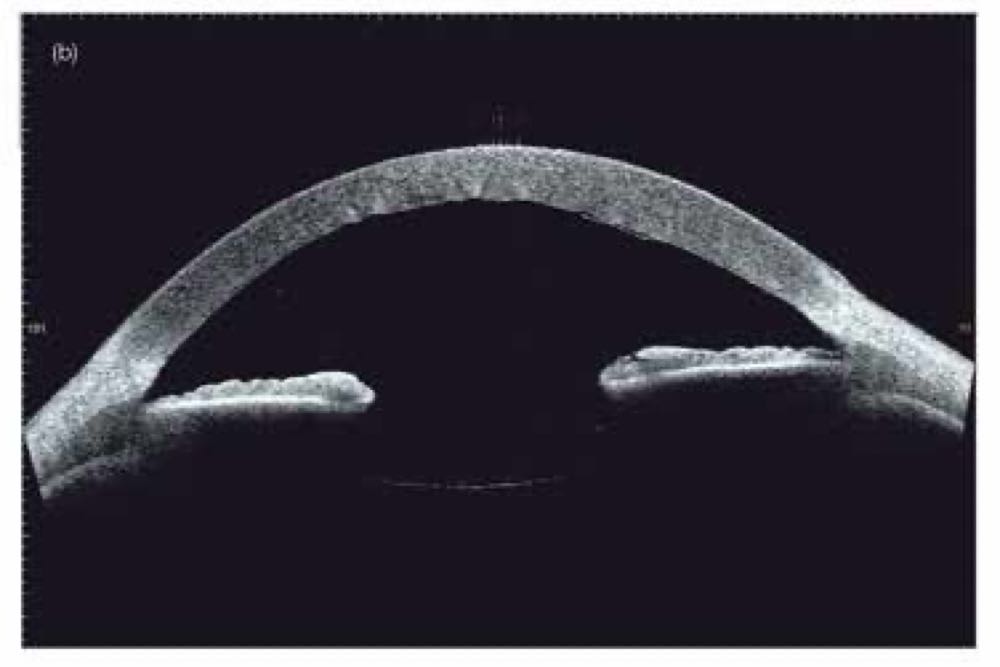
Las pruebas específicas que se realizan para diagnosticar el edema corneal incluyen la paquimetría corneal, la tomografía de coherencia óptica, la lámpara de hendidura y la angiografía con fluoresceína.
+ Paquimetría corneal: Esta prueba mide el grosor de la córnea y se utiliza para determinar si hay inflamación o hinchazón en la córnea.
+ Tomografía de coherencia óptica: Esta prueba utiliza una luz especial para obtener imágenes en 3D de la córnea. Permite al oftalmólogo evaluar la anatomía y la integridad de la córnea.
+ Lámpara de hendidura: Esta prueba utiliza un microscopio especial para examinar la superficie de la córnea. Permite al oftalmólogo evaluar la presencia de inflamación o infección en la córnea.
+ Angiografía con fluoresceína: Esta prueba se utiliza para evaluar la circulación sanguínea en la córnea. Se inyecta un colorante especial en una vena del paciente y se toman imágenes de la córnea con el fin de evaluar la integridad de los vasos sanguíneos.
El diagnóstico preciso del edema corneal es importante, ya que la causa y el tipo de edema corneal pueden afectar el tratamiento y el pronóstico. Después de un diagnóstico preciso, el oftalmólogo puede recetar el tratamiento adecuado para el paciente.
Tratamiento del edema corneal
Tratamiento médico
El tratamiento del edema corneal depende de la causa que lo provoque. En algunos casos, el edema corneal puede ser tratado con medicamentos. Algunas opciones de tratamiento médico que pueden ser útiles incluyen:
+ Gotas oftálmicas: Las gotas oftálmicas pueden ayudar a reducir la inflamación y la presión ocular.
+ Pomadas de solución salina: Las pomadas de solución salina pueden ser útiles para reducir la hinchazón.
+ Inyecciones intravítreas: Las inyecciones intravítreas pueden ser útiles para aliviar los síntomas de la inflamación ocular.
+ Bloqueadores beta-adrenérgicos: Los bloqueadores beta-adrenérgicos también pueden ayudar a reducir la inflamación y la presión ocular.
Tratamiento quirúrgico
En algunos casos, el edema corneal puede requerir tratamiento quirúrgico. Algunas opciones de tratamiento quirúrgico que pueden ser útiles incluyen:
+ Lesión epitelial: diagnóstico y tratamiento: En casos de lesión epitelial, es posible que se necesite una intervención quirúrgica para corregir el problema.
+ Defecto endotelial: diagnóstico y tratamiento: En los casos de defecto endotelial, puede ser necesaria una cirugía para reemplazar la córnea afectada.
Prevención del edema corneal
Para prevenir el edema corneal, es importante tomar medidas preventivas. Estas pueden incluir:
+ Usar gafas adecuadas: El uso de gafas adecuadas puede ayudar a prevenir lesiones oculares que pueden causar edema corneal.
+ Mantener hábitos de higiene ocular: Es importante mantener los ojos limpios y libres de virus o bacterias. Esto puede ayudar a prevenir patologías oculares que pueden causar edema corneal.
+ Evitar el uso excesivo de lentes de contacto: El uso excesivo de lentes de contacto puede debilitar la córnea y aumentar el riesgo de edema corneal. Es importante seguir las recomendaciones del profesional sanitario en cuanto al tiempo de uso de las lentes de contacto.
Consejos para la salud ocular
Cuidados básicos
+ Lávese las manos antes de tocar sus ojos para evitar infecciones.
+ Use gafas de sol que bloqueen al menos el 99% de los rayos UVA y UVB del sol.
+ No frote los ojos, ya que esto puede empeorar cualquier problema que tenga en los ojos y provocar infecciones.
+ Mantenga una distancia segura al trabajar con pantallas de ordenador, televisores y otros dispositivos electrónicos.
+ Descanse sus ojos regularmente al utilizar dispositivos electrónicos. La regla 20-20-20 es muy efectiva: cada 20 minutos, mire algo que esté a 20 pies (6 metros) de distancia durante 20 segundos
+ Proteja sus ojos cuando haga deporte con gafas protectoras.
+ Mantenga su sistema inmunológico fuerte con una alimentación saludable, ejercicio regular y buen descanso.
Información sobre patologías oculares
+ Infórmese acerca de las diferentes patologías oculares y cómo pueden afectar a sus ojos.
+ Acuda a revisiones oftalmológicas periódicas, especialmente si tiene antecedentes familiares de problemas oculares.
+ Si experimenta algún síntoma relacionado con sus ojos, no dude en consultar a un médico de inmediato.
+ Infórmese acerca de las opciones de tratamiento disponibles y sus posibles efectos secundarios.
Diferentes pruebas oftalmológicas
+ Existen diferentes pruebas oftalmológicas que su oftalmólogo puede realizar para examinar sus ojos. No temas hacer preguntas acerca de las pruebas que se le van a realizar.
+ La paquimetría corneal mide el grosor de la córnea para detectar ciertas patologías.
+ La tomografía de coherencia óptica crea imágenes detalladas del ojo para detectar ciertos problemas oculares.
+ La lámpara de hendidura se utiliza para examinar la superficie del ojo e identificar cualquier problema en la córnea, la conjuntiva y el iris.
+ La angiografía con fluoresceína se utiliza para examinar la circulación sanguínea en la retina










